Прогноз декомпенсации ряда неврологических заболеваний у лиц молодого возраста

Отдаленные последствия травматических поражений головного мозга (ОП ЧМТ) у юношей, диагностированные в зоне привычного проживания, составляли 36,8%. В начале адаптационного периода к южной эколого-климатической зоне ОП ЧМТ составляют 52,6%, в период предполагаемого окончания адаптации — 19,2%. Структура клинических проявлений неврологических нарушений при отдаленных последствиях ЧМТ в период… Читать ещё >
Прогноз декомпенсации ряда неврологических заболеваний у лиц молодого возраста (реферат, курсовая, диплом, контрольная)
В статье представлены результаты проведения анализа структуры клинических проявлений скрытых неврологических нарушений у лиц молодого возраста, проживавших в привычной эколого-климатической зоне; определены основные этиопатогенетические факторы неврологических нарушений в период военно-профессиональной адаптации к южным эколого-климатическим условиям. Установлена роль санитарно-эпидемических и эколого-климатических факторов в патогенезе основных клинических форм неврологических заболеваний и приведены принципы прогнозирования неврологических нарушений у лиц молодого возраста.
К наиболее биотропным эколого-климатическим факторам относятся: космическое излучение, УФП, свет, влажность, температура, излучение радиоволнового диапазона, магнитные потоки, гравитационное поле Земли, ландшафтные зоны, атмосферное давление, сезонные, суточные и иные ритмы [1−4]. Сезоны года, cмена погодных факторов вызывают нарушения мозгового кровообращения, провоцируют обострение различных заболеваний [5−7]. Доказана взаимосвязь гелиогеофизических факторов с гомеостазом и психической деятельностью человека [8].
Существенное влияние на процессы дезадаптации оказывают эколого-климатические факторы, которые во многом и определяют структуру патологических состояний человека [1].
Изучение клинических последствий миграции населения различных возрастных групп показывает, что не у всех паломников, военнослужащих, беженцев или экономических мигрантов возникают патологические состояния, обусловленные изменением эколого-климатических условий нового места пребывания. Для государственных институтов важно уметь различать лиц, у которых вероятна дезадаптация в новых эколого-климатических условиях, от тех, кто хорошо к ним может адаптироваться. Рост стихийных и организованных миграционных процессов диктует необходимость изучения механизмов патогенеза и особенностей клинических последствий перемещения больших масс населения, ранней диагностики предболезненных состояний, прогнозирования и профилактики развития болезней адаптации [2, 5, 7].
Целью настоящего исследования явилось изучение клинических проявлений неврологических заболеваний у лиц молодого возраста, профессиональная адаптация которых проходила в южных эколого-климатических условиях; патогенетическое обоснование комплексных принципов диагностики и критериев прогнозирования неврологических нарушений у лиц молодого возраста в условиях южной эколого-климатической зоны.
В задачи исследования входило: проведение анализа структуры клинических проявлений скрытых неврологических нарушений у лиц молодого возраста, проживавших в привычной эколого-климатической зоне; определение основных этиопатогенетических факторов неврологических нарушений в период военно-профессиональной адаптации к южным эколого-климатическим условиям; установление роли санитарно-эпидемических и эколого-климатических факторов в патогенезе основных клинических форм неврологических заболеваний; определение дифференциально-диагностических критериев «старых» и вновь возникших процессов головного мозга и его оболочек; патогенетическое обоснование комплексных принципов прогнозирования неврологических нарушений у лиц молодого возраста.
Материал и методы исследований
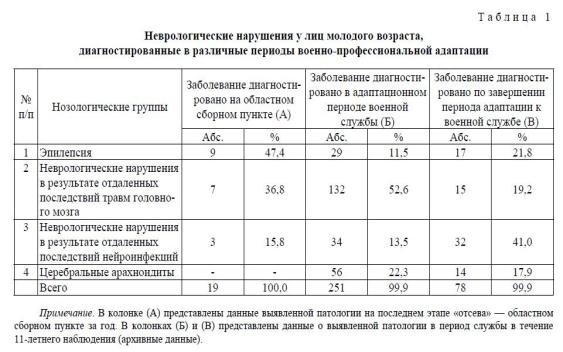
Клиническая характеристика обследованных лиц. Первую группу составили 160 призывников, у которых на областном сборном пункте выявлены различные неврологические нарушения (табл. 1 А). Больные получали отсрочку призыва для лечения. Дальнейшая их судьба нами не прослежена. Вторую группу составили военнослужащие по призыву, которые были обследованы военно-врачебными комиссиями по основным физиологическим показателям центральной нервной системы (двигательная сфера, чувствительная сфера, координация, органы чувств), вегетативной нервной системы, психического статуса (исследование основных видов ориентировки, восприятия, памяти, мышления, сферы чувств, воли, интеллекта). Все призывники признаны «годными к военной службе без ограничений» и направлены на службу в различные военные округа. В настоящем исследовании представлены материалы архивного изучения неврологической дезадаптации 329 военнослужащих, профессиональная адаптация которых проходила в южных эколого-климатических условиях, где у них впервые в различные периоды профессиональной адаптации выявлены неврологические нарушения (табл. 1 Б, В). Жалобы и статус больных были объединены в следующие синдромы: снижение познавательной деятельности, астенические синдромы, аффективные нарушения, нарушения сенсомотор-ных функций, вегето-сосудистые нарушения, цефалгические, судорожные синдромы.
Использовались следующие методы:
клинико-эпидемиологический метод исследования нервно-психических нарушений у лиц молодого возраста по данным госпитальной статистики;
компьютерно-томографическое исследование головного мозга (КТ);
нейрорентгенологическое исследование головного мозга;
неврологическое, психопатологическое, офтальмологическое исследования.
Эколого-климатическая ситуация рассматривалась с учетом энергетических влияний солнечной активности в течение 11-летнего цикла. Оценивались эколого-климатические особенности южной эколого-климатической зоны. Санитарно-эпидемическая ситуация измерялась по уровню заболеваемости гриппом, острыми респираторными вирусными инфекциями, менингококковым менингоэнце-фалитом, корью.
Результаты исследования и их обсуждение
Структура неврологических нарушений у юношей допризывного возраста, диагностированная на последнем этапе «отсева» в привычной эколого-климатической зоне, выглядит следующим образом (табл. 1 A). Из трех основных нозологических групп на первом месте по удельному весу стоит эпилепсия и судорожные синдромы, на втором — отдаленные последствия травматических поражений головного мозга, на третьем — отдаленные последствия нейроинфекций. Структура клинических проявлений неврологических нарушений, диагностированная в начальном периоде профессиональной адаптации (Б) и в периоде завершения адаптации к новым эколого-климатическим условиям (В), представлена в таблице 1 А, Б, В. Математическая обработка клинического материала преследовала следующие основные цели: установление степени достоверности клинических различий, изучение степени корреляционных взаимоотношений между клиническими и эколого-климатическими характеристиками, а также между клиническими и гелиогеофизическими переменными на протяжении 11-летнего цикла солнечной активности.
Эпилепсия и судорожные синдромы в структуре основных неврологических нарушений у юношей, проживавших в привычных эколого-климатических условиях, составляют 47,4%. Выявленные больные не призывались на военную службу. На службу призывались только лица с квалификацией «годен без ограничений». Тем не менее в начальный период профессиональной адаптации к южным эколого-климатическим условиям эпилепсия и судорожные синдромы выявлялись нередко — за 11 лет наблюдений 46 случаев.
При распределении периодов адаптации на долю адаптационного периода пришлось 11,5%, а до предполагаемого завершения периода адаптации их количество увеличилось до 21,8%. Это следует считать естественным процессом, так как по мере пребывания в южных эколого-климатических условиях личности, длительное время проживавшей в условиях средней полосы России, патогенные факторы южной зоны способны приводить к дезадаптации организма. Хронобиоритмологические особенности эпилепсии и судорожных синдромов проявляются в том, что наибольшее количество случаев зарегистрировано в 1981 г. (30,4% всех случаев декомпенсации за 11 лет наблюдений). На 1984 г. приходится 17,3%, на 1991 г. — 13,0% случаев эпилепсии или эпилептических синдромов. Увеличение заболеваемости эпилепсией и судорожными синдромами достоверно отмечено в годы напряженной санитарно-эпидемической и эколого-климатической ситуации.
Отдаленные последствия травматических поражений головного мозга (ОП ЧМТ) у юношей, диагностированные в зоне привычного проживания, составляли 36,8%. В начале адаптационного периода к южной эколого-климатической зоне ОП ЧМТ составляют 52,6%, в период предполагаемого окончания адаптации — 19,2%. Структура клинических проявлений неврологических нарушений при отдаленных последствиях ЧМТ в период завершения профессиональной адаптации к южным эколого-климатическим условиям претерпевает изменения и выглядит так: астено-невротические синдромы составляют 24,9%; церебральные арахноидиты — 18,1; психопатическиендромы — 3,5; вегето-сосудистые — 13,2; с корковыми двигательными нарушениями — 0,9; синдромы аффективно-волевых нарушений — 7,5; синдромы внутричерепной гипертензии — 6,4; эпилепсия и судорожные синдромы — 5,4%. Хронобиоритмологические особенности выявленной патологии следующие: наибольшее количество случаев ОП ЧМТ у лиц молодого возраста диагностировано в 1980 (13,3%), 1984 (12,6%), 1991 (25,9%) гг. Эпидемии гриппа явились существенным фактором первичной декомпенсации отдаленных последствий ЧМТ. В 1990 и 1991 гг. спектр клинических синдромов данной нозологической группы смещен в сторону психопатических и неврозоподобных нарушений, что можно объяснить социально-психологическими стрессовыми факторами.
Отдаленные последствия инфекционных поражений головного мозга (ОП НИ) в привычной эко-лого-климатической зоне составили всего 15,8%. В начальном периоде профессиональной адаптации к южным эколого-климатическим условиям их количество в структуре патологии составляет 13,5%. По завершении периода профессиональной адаптации их количество не уменьшается, а увеличивается — до 41,0%. Спектр синдромов отдаленных последствий НИ в период профессиональной адаптации следующий: астено-невротические синдромы (27,3%), церебральные арахноидиты с рассеянной неврологической симптоматикой (21,2%), вегето-сосудистые дистонии (9,5%), аффективно-волевые нарушения (4,0%), нейроэндокринные нарушения (1,51%). У лиц той же возрастной и нозологической группы в привычной зоне проживания, как правило, не диагностируются церебральные арахноидиты, достоверно реже распознаются органические поражения головного мозга. Хронобиоритмо-логические особенности НИ заключаются в том, что в годы напряженной санитарно-эпидемической ситуации их количество достоверно увеличивалось: 1980 (19,6%), 1981 (18,1%), 1983 (9,0%), 1991 (13,3%) гг. В годы благополучной санитарно-эпидемической и эколого-климатической ситуации частота их возникновения достоверно уменьшалась.
Церебральные арахноидиты в привычной эколого-климатической зоне проживания, как правило, диагностируются в единичных случаях. В структуре неврологической патологии начала периода профессиональной адаптации церебральные арахноидиты составляли всего 0,7%. До конца предполагаемого завершения адаптационного периода их количество возросло до 3,7%. В рамках нозологической группы отдаленных последствий нейроинфекций церебральные арахноидиты составили 21,2% случаев. Хронобиоритмологические особенности церебральных арахноидитов: 75% их выявлено в год эпидемии гриппа (1984 г.), на остальные годы наблюдений пришлось всего 25%. Эпидемия гриппа 1984 г. оказалась наиболее тропной к мозговым оболочкам, вызвала большое количество церебральных арахноидитов. Клинические особенности эпидемии гриппа 1984 г.: в клинике церебральных арахноидитов судорожные проявления не доминировали.
Церебральные арахноидиты у лиц молодого возраста, диагностированные при помощи КТ, проявляются следующими формами (по ведущим клиническим синдромам): астено-невротическая с диффузной неврологической симптоматикой составляет 18,3%, с ведущими психопатическими синдромами — 14,6%, с ведущими вегето-сосудистыми нарушениями — 13,6%, с судорожными — 12,1%, в виде панических атак — 10,6%, с ведущим синдромом снижения интеллекта — 10,6%, с эмоционально-волевыми нарушениями — 10,6%, оптико-хиазмальные арахноидиты — 9,1%, с ведущими вестибулокохлеарными нарушениями — 4,5%. Одной из задач настоящего исследования являлся поиск ответа на следующие вопросы:
Каким считать выявленный органический процесс головного мозга и его оболочек — совершенно новым патологическим процессом, возникшим в период профессиональной адаптации в непривычных эколого-климатических условиях, или возникшим давно, но находившимся в состоянии полноценной клинической компенсации и социальной адаптации, таким, что в период профессиональной адаптации в непривычных эколого-климатических условиях наступила его декомпенсация?
Могут ли выявленные нейрорентгенологические и КТ признаки служить прогностическими признаками вероятной декомпенсации клинических проявлений неврологических нарушений у практически здоровых лиц молодого возраста?
Нейрорентгенологический анализ фоновой резидуальной патологии, как вероятной причины неврологических нарушений в период профессиональной адаптации к южным эколого-климатическим условиям, позволяет утверждать, что непрямыми критериями давнишних воспалительных процессов головного мозга и его оболочек могут служить следующие нейрорентгенологические признаки:
- а) очаговая или диффузная негладкость внутреннего контура внутренней пластинки костей мозгового черепа. Этот признак лучше всего виден в своде черепа;
- б) незакрытие швов черепа к определенному возрасту. Если имели место спаечно-атрофические процессы, то происходит преждевременное (не по возрасту) закрытие швов. Венечный шов должен быть закрыт к 25-летнему возрасту. Если он закрыт у призывника в возрасте 18 лет, значит, предположительно, имелся воспалительный процесс мозговых оболочек. Сагиттальный шов должен быть закрыт к 35-летнему возрасту. Если он закрыт у военнослужащего по призыву, то мы вправе предположить, что у него был воспалительный процесс мозговых оболочек. Причины, которые способствуют внедрению твердой мозговой оболочки в щель шва, чаще являются воспалительные процессы, внутричерепная гипертензия. Шов закрывается потому, что происходит оссификация твердой мозговой оболочки, внедрившейся в щель шва, и он становится рентгенологически невидимым. При внутричерепной гипотензии шов также закрывается, ибо исчезла причина — функция открытого шва исчерпала себя;
- в) усиление пальцевых вдавлений. При спаечно-атрофических процессах головного мозга и его оболочек существенно изменена поверхность головного мозга, которая подтягивается к костям черепа вплотную. В подобных случаях рентгенологически пальцевые вдавления не исчезают, а, наоборот, усиливаются. Лучше всего они заметны в лобных костях;
- г) увеличение количества венозных выпускников (эмиссариев) и их размеров также является признаком перенесенных воспалительных оболочечных процессов.
Приведенные нейрорентгенологические признаки зачастую являются единственными непрямыми критериями ранее перенесенных воспалительных процессов мозговых оболочек. Если такие ней-рорентгенологические изменения находят у лиц молодого возраста, то логично предположить, что в анамнезе данного больного имелись воспалительные процессы мозговых оболочек, несмотря на то, что заболевание впервые диагностировано в период профессиональной адаптации.
Если при наличии клиники церебрального арахноидита нейрорентгенологических признаков поражения мозговых оболочек мы еще не находим, то, вероятнее всего, у данного больного диагностирован «свежий» воспалительный оболочечный процесс, давность которого не превышает шести — восьми месяцев.
Настоящие клинико-рентгенологические признаки могут служить прогностическими признаками вероятной декомпенсации экзогенно-органических нервно-психических нарушений у лиц молодого возраста, профессиональная адаптация которых проходит в эколого-климатических условиях, отличающихся от условий эколого-климатической зоны привычного проживания.
КТ признаки перенесенных церебральных арахноидитов у лиц молодого возраста следующие:
наличие локального или диффузного расширения желудочков мозга;
расширение борозд головного мозга, размеров Сильвиевой ямки;
общие или локальные очаги атрофии вещества головного мозга;
признаки внутричерепной гипертензии;
признаки внутренней и внешней гидроцефалии;
спаечные и кистозно-спаечные процессы;
деформации и смещения желудочковой системы.
Степень выраженности КТ признаков может быть различной. Настоящие КТ признаки поражения мозговых оболочек могут служить признаками вероятной декомпенсации экзогенно-органиче-ских нервно-психических заболеваний у лиц молодого возраста, профессиональная адаптация которых может проходить в непривычных эколого-климатических условиях.
Для решения задачи прогнозирования адаптирован математический аппарат из пакета программ Curve expert 1.3 (приложения к системе Matlab), который решает задачи построения эмпирических кривых по заданным клиническим данным и работает в среде операционной системы Windows. Система использует модели линейной и нелинейной регрессии и различные схемы интерполяции с целью представления данных наиболее точным и наглядным способом.
На основе клинических, санитарно-эпидемических и эколого-климатических данных решалась задача поиска информации отношений между фактическим значением [х] и выходными параметрами [у] с целью оценки по этим соотношениям сочетаний [х] и [у] для будущего времени (прогноза), для которого исходная информация отсутствует. Поиск параметров функции проводился при помощи программы регрессионного анализа Curve expert 1.3.
Прогностическая модель адаптирована и апробирована на кафедре вычислительной техники Пензенской государственной архитектурно-строительной академии (заведующий кафедрой д.т.н., проф. А. Н. Кошев).
Прогноз эпилепсии
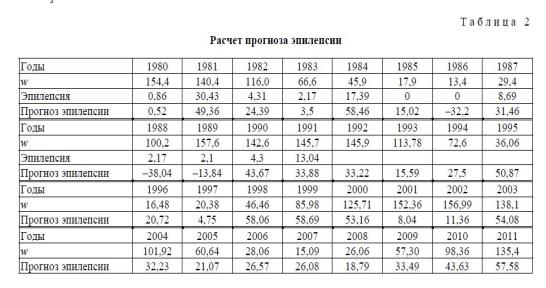
Прогноз заболеваемости эпилепсией у лиц молодого возраста, которые из средней полосы России перемещены в южную эколого-климатическую зону, показывает, что в предстоящие годы следует ожидать значимых колебаний заболеваемости эпилепсией и судорожными синдромами (рис. 1).
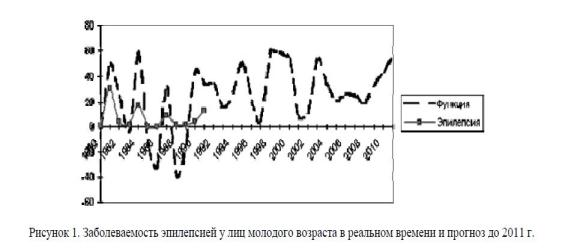
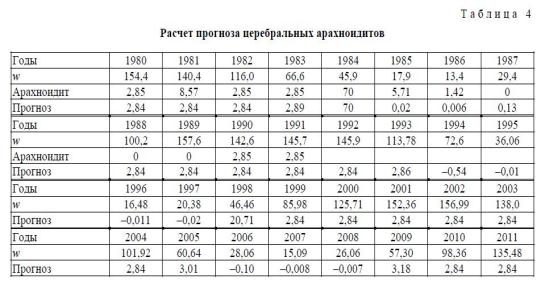
Оптимальные значения коэффициентов а, b, c, d выглядят как a = 7,27; b = 4,46; c = 0,18; d = -0,85. Значения прогноза приведены в таблице 3, где в первой строке представлены годы, во второй — экспериментально-теоретические значения числа w, в строке 3 — экспериментальные значения ЧМТ, а в строке 4 — теоретические значения прогноза, рассчитанные по формуле y = a + b-cos (cx + d).
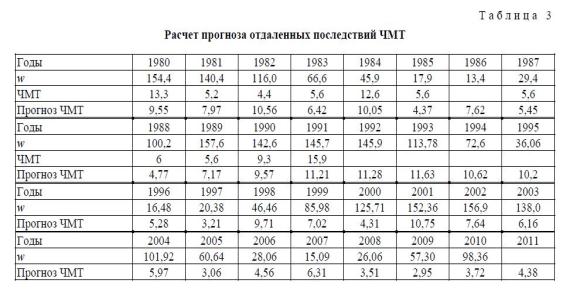
Анализ прогностической модели показывает общую тенденцию уменьшения частоты данного вида патологии в предстоящие годы.
Однако колебательные процессы заболеваемости будут продолжаться (рис. 2).
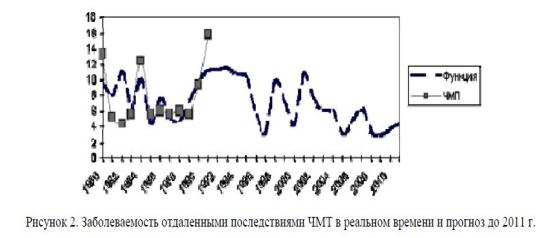
Прогноз церебральных арахноидитов.
Анализ клинических данных с 1980 по 1991 гг. показывает, что приближение функции наилучшим образом описывает логарифмическое уравнение вида y = a/(1 + b-exp (-cx)), оптимальные значения коэффициентов: a = 2,84; b = 6103,6; с = 0,19. Значения прогноза приведены в таблице 4, где в первой строке представлены годы, во второй — экспериментально-теоретические значения чисел w, в 3-ей — экспериментальные значения церебральных арахноидитов, а в 4-ой — теоретические значения, рассчитанные по полученной формуле y = a/(1 + b-exp (-cx)).
Вспышка церебральных арахноидитов 1984 г. является неординарным явлением, объяснить её возникновение непросто. В дальнейшем по данным прогноза существенного увеличения количества заболеваний церебральными арахноидитами не предвидится (рис. 3).
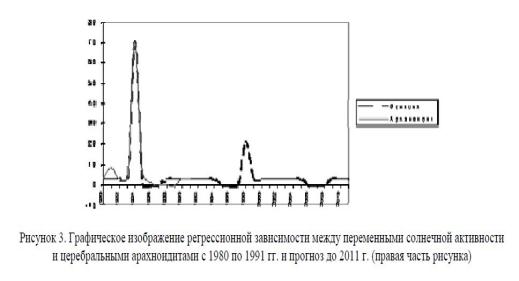
Анализ частоты случаев неврологической патологии у военнослужащих по призыву, профессиональная адаптация которых проходила в южных эколого-климатических условиях, показал, что наибольшее число случаев неврологической декомпенсации происходило в годы эпидемий гриппа и в годы максимумов солнечной активности. Наиболее значимыми этиологическими факторами, которые вызывают клинические проявления неврологических нарушений у лиц молодого возраста, считавшимися здоровыми, в период профессиональной адаптации являются:
- а) периодически возникающие изменения санитарно-эпидемической ситуации;
- б) периодические изменения эколого-климатических условий прохождения военно-профессиональной адаптации;
- в) психоэмоциональные стрессы, присущие профессиональной адаптации в непривычных эколого-климатических условиях длительного пребывания.
Декомпенсация скрытой очаговой неврологической симптоматики происходила в южных эколого-климатических условиях. В годы напряженной эколого-климатической и санитарно-эпидемиче-ской ситуации декомпенсация неврологического статуса случалась достоверно чаще.
Установлены нейрорентгенологические признаки, косвенно указывающие примерные сроки перенесенных в прошлом воспалительных заболеваний головного мозга и его оболочек. В тех случаях, когда выполнение профессиональных обязанностей лицами, ранее перенесшими нейроинфекции или черепно-мозговую травму, предполагается за пределами эколого-климатической зоны привычного проживания, необходимо заблаговременно предпринять диагностику предикторов вероятной декомпенсации неврологического статуса путем нейрорентгенологического и компьютерно-томографического исследования головного мозга и его оболочек.
Призывникам, у которых выявлены предикторы вероятной декомпенсации неврологического состояния, профессиональную адаптацию целесообразно планировать в эколого-климатических условиях привычного проживания или в климатической зоне с несущественными эколого-климати-ческими отличиями от условий привычного проживания. Эти лица могут составить основной контингент личного состава подразделений альтернативной военной службы.
Выводы
Прогноз декомпенсации ряда неврологических заболеваний у лиц молодого возраста, призванных из средней полосы привычного проживания в южную эколого-климатическую зону для прохождения военной службы г. Стабильно высокой останется заболеваемость эпилепсией и судорожными синдромами. Ожидается прирост случаев первичной декомпенсации отдаленных последствий травматических поражений головного мозга, отдаленных последствий перенесенных нейроинфекций.
г. Ожидается снижение частоты случаев декомпенсации отдаленных последствий травматических поражений головного мозга.
и 2005 гг. Ожидается прирост случаев заболеваемости эпилепсией и судорожными синдромами. Годы уменьшения частоты клинических проявлений отдаленных последствий ЧМТ.
- 2006 и 2007 гг. Ожидается уменьшение заболеваемости нервно-психическими нарушениями по сравнению с предыдущими годами. Предполагается, что эти годы будут наиболее благоприятными в текущем цикле солнечной активности.
- 2008 и 2009 гг. Зимой 2009 г. ожидается вспышка эпидемии гриппа. Произойдет прирост случаев декомпенсации и вновь возникших случаев клинических проявлений неврологических нарушений в результате отдаленных последствий травматических поражений головного мозга, ожидается возникновение новых случаев и обострение отдаленных последствий нейроинфекций.
- 2010 и 2011 гг. Ожидается прирост случаев эпилепсии и судорожных синдромов в рамках иных нозологических групп. Увеличение частоты декомпенсаций отдаленных последствий травматических поражений головного мозга, отдаленных последствий нейроинфекций.
Настоящая прогностическая модель, в основу которой заложены прогнозируемые изменения переменных солнечной активности, а также прогнозируемые изменения эколого-климатической ситуации в южной зоне, показывает, что в указанные годы клинические проявления неврологических нарушений у лиц молодого возраста будут протекать в волнообразном режиме: периоды с повышенной неврологической заболеваемостью будут сменяться периодами снижения неврологической заболеваемости.
неврологический клинический нарушение.
- 1. Агаджанян Н. А. Экологическая физиология: проблема адаптации и стратегия выживания // Эколого-физиологические проблемы адаптации: Х междунар. симпозиум. — М., 2001. — С. 5−16.
- 2. Алфимов Н. Н., Лучкевич В. С., Морозько П. И. Прогнозирование функциональной надежности организованных коллективов при воздействии факторов окружающей среды // Биометеорология человека: Междунар. конгресс. — СПб., 2000.— С. 77−79.
- 3. Белишева Н. К., Кобышева Н. В. и др. Значение флуктуаций гелиокосмических и метеорологических агентов для психоэмоционального состояния человека // Биометеорология человека: Междунар. конгресс. — СПб., 2000. — С. 145−147.
- 4. Евдокимов В. Г., Рогачевская О. В., Варламова Н. Г. Сезонные перестройки кардиореспираторной функции у человека в условиях Европейского Севера России. — СПб., 2000. — С. 82−83.
- 5. Загаров С. В. Прогностические критерии и оценка течения адаптации у лиц, призванных на военную службу// Проблемы оценки и прогнозирования здоровья военнослужащих в условиях военной реформы. — СПб., 1995. —32−33.
- 6. Казначеев В. П., Казначеев С. В. Адаптация и конституция человека. — М.: Наука, 1986. — 120 с.
- 7. Комаров Ф. И., Бреус Т. К., Раппопорт С. И. и др. Медико-биологические эффекты солнечной активности // Вестник Российской академии медицинских наук. — 1994. — № 11. — С. 37−49.
- 8. Лушнов М. С., Китаев А. В. и др. Гелиогеофизические эффекты в гомеостазе, психике и в экономической деятельности людей // Междунар. конгресс. — СПб., 2000. — С. 153.