Результаты исследования.
Эпидемиология, клиника, течение и лечение алкогольных психозов

В наше исследование вошли 9 пациентов, клиническая картина заболевания у которых не соответствовала клинике традиционно описанных АП. Всем этим больным был выставлен диагноз «алкогольное полиморфное психотическое расстройство». Во всех случаях ведущий синдром квалифицировался как сложный — галлюцинаторно-бредово-депрессивный. Психоз достаточно быстро купировался после традиционной терапии… Читать ещё >
Результаты исследования. Эпидемиология, клиника, течение и лечение алкогольных психозов (реферат, курсовая, диплом, контрольная)
Изучение эпидемиологии алкоголизма и АП в УР за период 1995;2007 гг. выявило, что показатель распространенности алкоголизма и АП в УР был самым высоким в 2003 г. (1641,2 на 100 тыс. населения), самым низким — в 2006 г. (1446,7 на 100 тыс. населения). В 2007 г. данный показатель был ниже аналогичного показателя 1995 года на 8,8%.
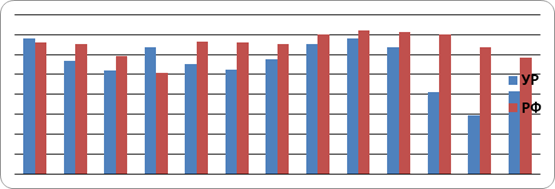
Рис. 2 Динамика распространенности алкоголизма и АП в УР и РФ (на 100 тыс. населения)
Показатели распространенности алкоголизма и АП зависит от множества факторов (доходов населения, уровня безработицы, душевого потребления алкоголя и др.). Выявлена отрицательная корреляция между числом людей, занятых в промышленности и распространенностью алкоголизма и АП (r=-0,83). Следовательно, чем меньше людей работает в промышленности, тем выше показатели распространенности алкоголизма и АП.
Между такими показателями как число безработных и распространенностью алкоголизма и АП за анализируемый период выявлена прямая корреляция (r=0,37), т. е. чем больше безработных, тем выше распространенность алкоголизма и АП. Это подтверждает общепринятое мнение о влиянии безработицы на рост алкоголизма и АП (Агарков А.П., 2000; Гурин И. В., 2000; Кошкина Е. А., Киржанова В. В., 2003;2007).
Сопоставление полученных данных в УР с аналогичными сведениями по РФ показало, что распространенность алкоголизма и АП в УР была выше, чем в РФ в 1995 и в 1998 гг. (на 0,6% и 4,1% соответственно). В остальные анализируемые годы распространенность алкоголизма и АП в РФ была выше, чем в УР. В частности, в 2007 г. различие показателей составило 5,7%.
Анализируя динамику первичной заболеваемости алкоголизмом и АП в УР, можно с уверенностью отметить ее рост за последние годы. Так наименьший показатель наблюдался в 1999 г. — 78,7 на 100 тыс. населения, самый высокий — в 2002 г. (162,0 на 100 тыс. населения). Таким образом, оценивая величину заболеваемости алкоголизмом и АП в УР в 2007 г., можно сказать, что этот показатель, хотя и не достиг уровня 2002 г., но превысил наименьший за анализируемые 13 лет показатель 1999 г. в 1,4 раза.
Показатель заболеваемости алкоголизмом и АП в РФ за весь анализируемый период был ниже, чем в УР, лишь в 2002 г., когда различия между показателями составили 4,6% (154,9 и 162,0 на 100 тыс. населения соответственно).
Между заболеваемостью алкоголизмом и АП и среднегодовой зарплатой населения за изучаемый период выявлена отрицательная корреляция (r=-0,72). Следовательно, чем ниже заработная плата населения, тем выше заболеваемость алкоголизмом и АП. Корреляционный анализ показал наличие прямой взаимосвязи между количеством безработных и заболеваемостью алкоголизмом и АП (r=0,76), т. е. чем больше число безработных, тем выше показатели заболеваемости алкоголизмом и АП.
Оценивая показатель распространенности АП в УР в 2007 г. заметно, что по сравнению с 1995 г. он увеличился в 1,5 раза (p<0,05) и превысил наименьший показатель 1998 г. в 2,1 раза (p<0,01).
Начиная с 2003 г. показатель распространенности АП в УР претерпевал несущественные колебания. Так, в 2003 г. он снизился на 5,5%, в 2004 г. — увеличился на 6,1%, в 2005 г. — вновь снизился на 5,6%, в 2006 г. — увеличился на 7,4%, в 2007 г. — вновь снизился на 8,0%. Однако он по прежнему превышает уровень 1991 г. в 4,5 раза (85,1 и 18,8 на 100 тыс. населения соответственно).
Мы проанализировали влияние среднегодовой заработной платы на показатели распространенности АП в УР за изучаемый период. Результаты показали наличие отрицательной корреляции между уровнем заработной платы и распространенностью АП (r=-0,75) и прямую корреляцию между количеством безработных и распространенностью АП (r=0,71).
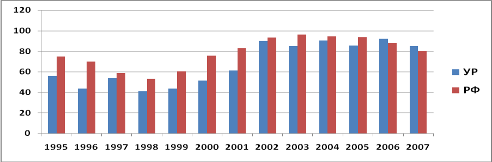
Рис. 4 Динамика распространенности АП в УР и РФ (на 100 тыс. населения)
О том, что распространенность алкоголизма и АП выше в экономически менее благополучных муниципальных образованиях, указано в работах Е. А. Кошкиной с соавт. (2005, 2008).
Показатели распространенности АП в РФ период 1995;2005 гг. были выше, чем в УР. Наибольшее различие наблюдалось в 1996 г. (60,0%), наименьшее — в 2004 г. (4,7%). В 2006 г. и 2007 г. показатели распространенности АП в УР превысили аналогичные показатели в РФ (на 4,1% и 5,8% соответственно).
При изучении динамики первичной заболеваемости АП в УР отмечается значительный рост ее показателей за данный временной период. Так, по сравнению с 1995 г. в 2007 г. показатель заболеваемости АП увеличился в 1,6 раза (p<0,05) и превысил наименьший показатель 1996 г. в 2,3 раза (p<0,01). Причем, наиболее высокие показатели первичной заболеваемости АП в УР отмечаются в самых трудоспособных группах (30−49 лет).
Анализ первичной заболеваемости АП в УР и среднегодовой зарплаты за период 1995;2007 гг., показал, что чем ниже была среднегодовая зарплата, тем показатель заболеваемости АП был выше (r=-0,76). Увеличение числа безработных также повышало показатели заболеваемости АП (r=0,74).
Между потреблением алкоголя на душу населения и показателями распространенности, а также заболеваемости АП за весь изучаемый период существовала прямая зависимость (соответственно r=0,81 и r=0,72). Однако, учитывались данные Госкомстата УР, т. е. официальные продажи пива, коньяка и вино-водочных изделий и не принимались в счет средства, продаваемые в огромном количестве в сети магазинов бытовой химии («композиция», «трояр», «ясон» и др.), медицинские настойки (боярышника, можжевельника и др.), а также самогон. Если же провести учет продаж дешевых спиртсодержащих жидкостей, то потребление алкоголя на душу населения будет значительно превышать данные Госкомстата (Кирьянов Н.А. с соавт., 2008).
За период 1995;2005 гг. заболеваемость АП в РФ была выше, чем в УР. Наименьший показатель заболеваемости АП в РФ наблюдался в 1998 г. — 28,6 на 100 тыс. населения, наибольший — в 2003 г. (55,5 на 100 тыс. населения), т. е. превысил показатель 1998 г. более чем в 1,9 раза (p<0,05).
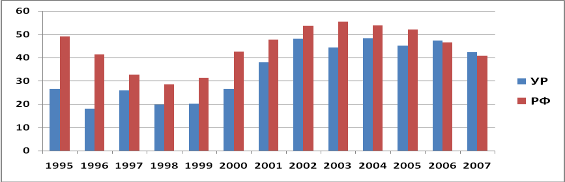
Рис. 5 Динамика первичной заболеваемости АП в УР и РФ (на 100 тыс. населения)
В последние годы наметилась тенденция к снижению первичной заболеваемости АП в РФ. Так, в 2004 г. этот показатель снизился на 2,7%, в 2005 г. — на 3,3%, в 2006 г. — на 11,2%, в 2007 г. — еще на 12,2% и составил 40,8 больных на 100 тыс. населения. Однако он по-прежнему значительно превышает уровень 1991 г. — в 3,8 раза (10,6 на 100 тыс. населения) (Кошкина Е.А., Киржанова В. В., 2008).
Начиная с 2003 г. показатель первичной заболеваемости АП в УР также претерпевал несущественные колебания. Так, в 2003 г. он снизился на 8,8%, в 2004 г. — увеличился на 9,0%, в 2005 г. — снизился на 7,1%, в 2006 г. увеличился на 4,9%, в 2007 г. — вновь снизился на 11,6%. За последние два года показатели первичной заболеваемости АП в УР превысили аналогичные показатели в РФ (на 1,7% и 3,9% соответственно). В 2007 г. показатель заболеваемости АП в УР составил 42,4 больных на 100 тыс. населения и значительно превышает уровень 1991 г. — в 12,1 раза (3,5 на 100 тыс. населения).
Показатель первичной заболеваемости АП является чувствительным маркером алкогольной ситуации и используется для ее мониторинга. Вместе с тем, в связи с переходом специализированных учреждений, в т. ч. и наркологических, на федеральный уровень, и связанное с этим закрытие наркологических кабинетов и отделений в муниципальных учреждениях (в ЦРБ и т. д.), возможно снижение доступности наркологической помощи, в первую очередь в сельских районах, и связанное с этим уменьшение числа обратившихся за этой помощью (Кошкина Е.А. с соавт., 2005).
Сравнивая распространенность АП в г. Ижевске и УР, можно отметить, что показатели распространенности АП в Ижевске были выше, чем в среднем по УР за весь анализируемый период. Наибольшая разница наблюдалась в 2001 г. (206,0%), наименьшая — в 1996 г. (0,2%). Прирост показателя распространенности АП в УР в 2007 г. увеличился по сравнению с 1995 г. на 52,5%, в Ижевске — на 27,0%.
Показатель первичной заболеваемости АП также был выше в Ижевске, чем в среднем по УР практически за весь анализируемый период. Лишь в 1998 г. показатели в Ижевске и в УР сравнялись (19,8 на 100 тыс. населения). Наибольшие различия были в 1997 г. (86,2%). Прирост данного показателя в УР в 2007 г. увеличился по сравнению с 1995 г. на 59,4%, в Ижевске — на 9,1%.
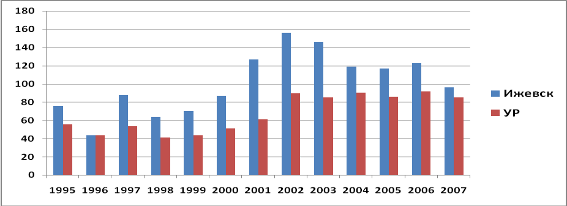
Рис. 6 Динамика распространенности АП в УР и Ижевске (на 100 тыс. населения)
Проведенный нами анализ медицинских факторов (обеспеченность врачами наркологами на 100 тыс. населения (r=0,71 и r=0,79)), число врачей психиатров-наркологов (r=0,89 и r=0,95), число наркологических коек на конец года (r=0,83 и r=0,72), занятость наркологической койки (r=0,79 и r=0,84)) свидетельствует о прямой корреляции между ними и показателями распространенности и первичной заболеваемости АП.
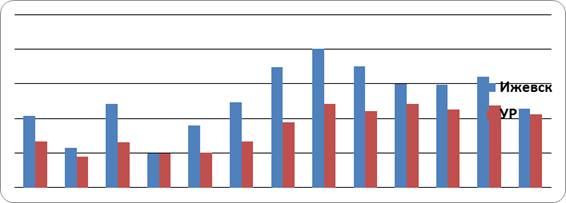
Рис. 7 Динамика первичной заболеваемости АП в УР и Ижевске (на 100 тыс. населения)
Как видно, прирост показателей распространенности и первичной заболеваемости в крупном промышленном городе был менее значителен по сравнению с таковым по УР в целом. Это объясняется, прежде всего, развитостью и эффективностью работы наркологической службы и большей долей пожилых людей в условиях города (составляющих немалую долю среди больных алкоголизмом, r=0,37).
Т.е., казалось бы ситуация ухудшается, но на самом деле рост или снижение показателей распространенности алкоголизма и АП не следует расценивать однозначно как улучшение или ухудшение эпидемиологической ситуации. В данном случае, по мнению Е. А. Кошкиной (2008), речь идет о большем или меньшем сокращении «теневой» части этой патологии.
Кроме того, анализ медицинских факторов показал, что имеется отрицательная корреляция между такими показателями, как средняя длительность пребывания в стационаре больных АП (r=-0,6 и r=-0,68), а также повторностью поступления больных АП (r=-0,4 и r=-0,38) и показателями распространенности и заболеваемости АП. А это диктует необходимость увеличения сроков лечения больных АП в условиях стационара.
Рассмотрев соотношение люцидного и психотического алкоголизма в УР за период 1995;2007 гг., оказалось, что средний процент больных АП от всех больных алкоголизмом составил за анализируемый период 4,16. Однако если рассмотреть такой показатель, как число поступивших в стационары больных АП, то он оказывается больше числа больных АП, состоящих под наблюдением на конец года в среднем в 2,4 раза. Следовательно, приблизительно 10% больных алкоголизмом в УР переносят АП, на что указывается в работах ведущих отечественных исследователей (Иванец Н.Н., 1975; Качаев А. К., 1988; Энтин Г. М., 2002; Гофман А. Г., 2003 и др.).
Изучение соотношения частоты АП в УР за период 1995;2007 гг. показало увеличение доли вербального галлюциноза по сравнению с большинством литературных данных (в среднем 26,3±1,8%), что, следует расценивать как патоморфоз АП, а это, по нашему мнению, усугубляет клиническую картину, делая течение алкоголизма более неблагоприятным.
Комплексное изучение АП в УР позволило разработать краткосрочный прогноз соотношения различных их форм, проведенный методом корреляционного анализа, который убедительно показал, что при отсутствии в ближайшее десятилетие каких-либо значимых факторов, влияющих на распространенность и заболеваемость АП, показатели частоты галлюциноза останутся такими же высокими.
Таблица 1
Соотношение частоты АП в УР в 1995;2004 гг.
Клинический диагноз. | Делирий. | Галлюциноз. | Параноид. | Другие АП. | Всего. | |
Годы. | ||||||
70,3. | 27,3. | 1,3. | 1,1. | 100%. | ||
71,3. | 24,7. | 1,8. | 2,1. | 100%. | ||
62,1. | 35,1. | 2,1. | 0,7. | 100%. | ||
60,7. | 35,2. | 1,8. | 0,3. | 100%. | ||
74,1. | 18,9. | 1,8. | 5,2. | 100%. | ||
66,3. | 25,6. | 2,0. | 6,1. | 100%. | ||
71,5. | 22,2. | 1,1. | 5,2. | 100%. | ||
69,2. | 28,7. | 1,0. | 1,1. | 100%. | ||
69,7. | 27,7. | 1,3. | 1,3. | 100%. | ||
74,9. | 21,5. | 0,7. | 2,9. | 100%. | ||
70,3. | 25,4. | 1,3. | 3,0. | 100%. | ||
70,7. | 25,0. | 1,2. | 3,0. | 100%. | ||
71,1. | 24,6. | 1,2. | 3,1. | 100%. | ||
Кроме того, исследование показало рост заболеваемости АП среди женщин. Так, соотношение мужчин с АП к женщинам с данной патологией за период 1995;2007 гг. варьировало от 2,7:1 в 2003 г. до 3,7:1 в 2000 г. Среднее соотношение мужчин с АП к женщинам в УР за указанный период составило 3,0:1, что превышает средний показатель по РФ (4,1:1), в то время как соотношение мужчин и женщин, страдающих люцидным алкоголизмом в УР и РФ не отличалась (5:1) (Кошкина Е.А., 2005). По всей видимости, это обусловлено преобладанием численности женщин в УР по сравнению с РФ и накоплением в городе популяции больных пожилого возраста (отмечалась закономерность, что чем старше возраст, тем чаще в исследуемой группе пациентов с АП встречаются женщины, у которых выше и продолжительность жизни). Это может объясняться и так называемой «ролевой фрустрацией» (Альтшулер В.Б. с соавт., 2006), т. е. вынужденным ограничением своих функций, прекращением социально значимой трудовой деятельности, т.к. уровень безработицы среди женщин за изучаемый период был выше, чем среди мужчин, что и могло послужить фактором приобщения к алкоголю и способствовало в немалой степени развитию алкоголизма и как следствие — АП.
Углубленное изучение клинико-социальных особенностей 211 больных АП показало, что среди всех возрастных групп преобладали пациенты 40−49 лет (28,9±3,1%), второе место занимала возрастная группа 30−39 лет (26,1±3,0%). Далее в порядке убываемости располагалась группа 50−59 лет (18,9±2,7%), 18−29 лет — 12,8±2,3%, 60−69 лет — 9,5±2,0%. В подгруппу 0−17 лет входили исключительно подростки 17-летнего возраста (2,8±1,1%), больных 70 лет и старше было 2 (1±0,7%) человека. Средний возраст пациентов составил 42,3±1,8 года. При этом обнаружена общеизвестная отрицательная корреляция между возрастом больных и темпом прогредиентности (чем младше был возраст больных, тем более высоким у них был темп прогредиентности алкоголизма, r=-0,60).
Длительность алкоголизма до возникновения АП у обследованных варьировала от 3 лет до 41 года, в среднем 14,5±1,5 лет.
У большинства пациентов — 180 человек (85,3%) диагностирована средняя стадия алкогольной зависимости. У 16 больных (7,6%) была диагностирована переходная II-III стадия. У 15 (7,1%) больных имелись клинические признаки конечной стадии хронического алкоголизма.
При анализе форм потребления алкоголя в возрастном аспекте выявлено, что псевдозапои встречаются во всех возрастных группах, перемежающееся пьянство в 88,9±2,2% случаев в возрастной группе 30−59 лет, истинные запои в 85,7±2,4% случаев в возрастной группе 40−59 лет, постоянное пьянство с низкой толерантностью только в возрастной группе 50−69 лет.
Анализ форм потребления алкоголя в зависимости от пола показал, что в изучаемой группе у женщин, по сравнению с мужчинами в 1,2 раза реже выявлялись псевдозапои и в 4,3 раза чаще истинные запои (р<0,05), что отражает особенности женского алкоголизма (Альтшулер В.Б., 2000).
Среди всех обследованных больных мужского пола было 175 (82,9±2,6%), женского — 36 (17,1±2,6%). При этом выявлена корреляция (r=0,26) между долей женщин и возрастной структурой группы, т. е., чем старше возраст, тем чаще в исследуемой группе пациентов с АП встречаются женщины.
Наибольшее количество больных относятся к возрастной категории 30−49 лет, что составляет 55,5±3,4% обследованных. Анализ возрастной структуры социального профиля показал, что среди рабочих 80,0±6,0%, безработных — 84,9±3,6%, лиц, без определенного места жительства — 88,9±10,5% пациентов с АП находятся в оптимальном трудоспособном (18−49 лет), а также репродуктивном возрасте.
Изучение социальных особенностей показало, что около половины среди обследованных больных занимала категория нигде не работающих лиц, 1/6 часть — пенсионеров. 1/5 часть среди всех больных АП занимали рабочие (20,9±2,8%). Доля пенсионеров составила 1/6 часть (15,2±2,5%), что может объясняться, во-первых, большей долей лиц пенсионного возраста в УР по сравнению с РФ, а также тем, что за фасадом АП нередко скрываются соматические, сосудистые и иные психозы, спровоцированные интенсивной алкоголизацией (Миневич В.Б., 1990).
Среди больных женского пола лиц пенсионного возраста было 33,3±7,9%, тогда как среди больных мужского пола — 9,1±2,5% (p0,01), что связано, по всей видимости, с тем, что алкоголизм у женщин начинается значительно позже, чем у мужчин, а также тем, что около половины лиц женского пола пенсионного возраста ранее работали в условиях вредного производства, в связи с чем вышли на пенсию раньше положенного срока.
Рабочих среди лиц женского пола было 8,3±4,6%, тогда как среди больных мужского пола — 20,6±2,8% (p0,01); лиц без определенных занятий и места жительства среди женщин было 8,3±4,6%, тогда как среди мужчин — 4,7±1,5% (р0,05). В подгруппе безработных у 80,6±2,7% больных женского пола ранее была прежде рабочая специальность, у мужчин эта доля была равна 84,0±2,5%. Все это свидетельствует о значительной десоциализации женщин, перенесших АП.
Подводя итог изучению социальных особенностей больных АП, можно отметить, что среди них продолжает расти категория безработных, пенсионеров, женщин и лиц подросткового возраста, а это значительно отличается от социального статуса больных за предыдущее десятилетие (1985;1994 гг., p<0,05).
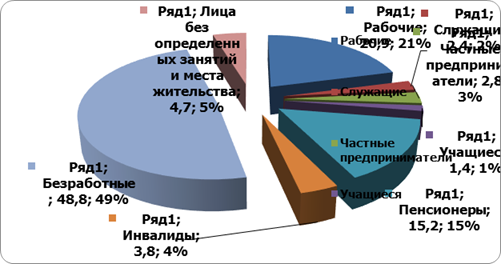
Рис. 8 Распределение больных АП по социальному статусу (в %)
Нами проведено изучение дополнительных факторов, влияющих на развитие АП и их течение. Таковыми, прежде всего, являются: наследственная отягощенность по алкоголизму и психическим расстройствам, наличие черепно-мозговых травм и вирусных гепатитов, а также преморбидные особенности в виде неустойчивых, астенических, истеро-возбудимых и возбудимо-неустойчивых черт характера, достигающих степени выраженной акцентуации и психопатии.
Среди всех больных АП более чем у половины была наследственная отягощенность по алкоголизму, из них почти у 1/3 это были родственники I степени родства, у 1/10 наследственность отягощена психическими заболеваниями, среди которых у 3-х больных наследственность была отягощена шизофренией, у 2-х — маниакально-депрессивным психозом, у 3-х — атеросклеротическими психозами и у 13 — расстройствами личности. У 2,4% в родстве встречались наркомании. И лишь менее чем у 1/3 больных наследственность была не отягощена.
У больных с отягощенной наследственностью по алкоголизму у отца и (или) матери более часто встречались структурно-сложные, атипичные формы АП, протекающих с онейроидными расстройствами, психическими автоматизмами, профессиональный и мусситирующий делирий (r=0,39).
У больных женского пола значительно чаще по сравнению с больными мужского пола, алкоголизмом страдала мать (p<0,05).
Отягощенность психической патологией наблюдалась у 4,3% больных делирием, 21,7% больных галлюцинозом, 40,0% больных параноидом и 14,3% больных деменцией (p<0,05). А это еще раз подтверждает мнение о высокой частоте наследственной отягощенности при галлюцинозах и параноидах (Позднякова С.П., 1972; Гофман А. Г. с соавт., 1988; Новиков Е. М., 2001).
Среди всех больных — 82 (38,9%) перенесли в прошлом черепно-мозговые травмы различной степени тяжести. Причем, у 51 (24,2%) из них травмы головы были неоднократными, нередко с сотрясением или ушибом головного мозга, после чего больные находились на лечении в нейрохирургическом отделении. При наличии черепно-мозговых травм в анамнезе увеличивалась вероятность возникновения делирия и полиморфного алкогольного психотического расстройства (r=0,78).
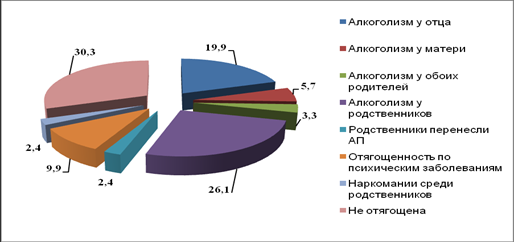
Рис. 9 Распределение больных АП в зависимости от наследственной отягощенности (в %)
Известно, что у больных, перенесших вирусные гепатиты, течение алкоголизма нередко утяжеляется (Альтшулер В.Б., 1999; Энтин Г. М., Гофман А. Г., 2002) — таких больных было 28 (13,3%). Из них у 8 больных в анамнезе было злоупотребление опиоидами и первитином, у 4-х — героиновая зависимость. Из группы пациентов, перенесших вирусные гепатиты, гепатит, А был у 15 больных, гепатит В — у 2-х, гепатит С — у 6 и одновременно гепатит В и С — у 5 больных. С наличием вирусных гепатитов в анамнезе выявлена корреляция (r=0,83) с алкогольной деменцией и полиморфным алкогольным психотическим расстройством.
Анализ характерологических особенностей больных АП показал, что около половины среди всех обследованных (46,9%) имели неустойчивые черты характера, достигающие степени выраженной акцентуации или психопатии, астенические черты диагностировались почти у четверти больных (24,2%), мозаичные — у 7,1% больных. Делириозные состояния чаще всего развивались у лиц с мозаичными (r=0,79), неустойчивыми (r=0,78) и астеническими чертами личности (r=0,70), а параноиды чаще диагностировались у лиц с шизоидными чертами характера (r=0,52). Кроме того, со структурой характера было связано наличие галлюцинозов (при наличии у больных истеро-возбудимых и возбудимо-неустойчивых черт личности, r=0,55).
Анализ клинических форм АП в психиатрической больнице г. Ижевска показал, что среди них существенно преобладает алкогольный делирий — 65,9% больных. Второе место занимают больные алкогольным вербальным галлюцинозом — 21,8%, третье — больные алкогольным параноидом — 4,7% больных. Доля деменции и других АП составила соответственно 3,3% и 4,3% пациентов.
Следует отметить увеличение удельного веса вербального галлюциноза среди всех форм АП, о чем уже говорилось выше, по сравнению с большинством литературных данных.
Среди всех форм белой горячки преобладал абортивный делирий — 87 (62,6%) больных, «классический» вариант наблюдался у 30 (21,6%), тяжелый делирий — у 5 (3,6%) (3 больных — мусситирующим и 2 — профессиональным), атипичные формы делирия (с онейроидными расстройствами, с психическими автоматизмами) — у 17 (12,2%). Некоторыми авторами отстаивается точка зрения, что абортивные психозы также являются атипичными (Шаропова Н.М., 2001; Пепелец А. В., 2001). В 77,7% случаях наследственность у больных делирием была отягощена алкоголизмом.
В группе больных острыми алкогольными галлюцинозами также преобладал абортивный галлюциноз — 21 (52,5%) больных. «Классический» острый слуховой галлюциноз диагностирован был у 7 (17,5%), атипичные формы острого алкогольного галлюциноза (острый галлюциноз, сочетающийся с делирием, острый галлюциноз со ступорозными расстройствами, острый галлюциноз с психическими автоматизмами и др.) — у 12 (30,0%). Среди всех больных галлюцинозами подострый алкогольный галлюциноз диагностировался у 4 (8,7%) и хронический алкогольный галлюциноз — у 2 (4,3%) человек.
Галлюциноз наиболее часто встречался (33,3%) в тех случаях, когда алкоголизмом страдали родственники больного. Отягощенность по психическим расстройствам у родственников I степени родства повышала вероятность возникновения атипичных форм галлюциноза (r=0,49).
Распределение больных алкогольным параноидом показало, что среди них преобладал острый абортивный алкогольный бред преследования (30,0%), классический алкогольный бред преследования встречался у 20,0% пациентов, подострый алкогольный параноид — у 20,0% и алкогольный бред ревности у 30,0% больных. На долю бредовых расстройств приходилось 5,1% случаев всех АП. У 40,0% больных данной патологией родственники I степени родства страдали психической патологией, среди которых наследственность была отягощена шизофренией у 1, психопатией — у 2-х, органическим расстройством личности — у 1 больного.
Исследование показало, что в клинической картине наиболее распространенных форм АП (делирия, галлюциноза, параноида) изменилась их структура: под влиянием средств массовой информации, кинофильмов, современной литературы (фэнтези, детективов, триллеров) изменилось содержание клинических проявлений (террористы, боевики, СОБР, «черные» риелторы, организованные преступные группировки, вживление чипов, датчиков прослушивания, бред трансплантационного воздействия, феномен «сканера», «лазерного и гипнотического воздействия»), что обусловливается влиянием социокультуральных факторов. Кроме того, наблюдалась тенденция к преобладанию абортивных форм психозов (52,6%), что, по нашему мнению, следует рассматривать как терапевтический патоморфоз.
Атипичные психозы (включая алкогольное полиморфное психотическое расстройство) диагностировались у 38 (18,0%) больных АП.
Анализ клинических форм АП в зависимости от пола показал, что мужчины почти в 2 раза чаще переносят алкогольный параноид и почти в 2 раза реже страдают алкогольной деменцией. Среди больных алкогольным параноидом половина страдала затяжными формами (бредом ревности), которыми, как известно, болеют исключительно мужчины (Банщиков В. М., Короленко Ц. П., 1968; Морозов Г. В. и др., 1983; Терентьев Е. И., 1991 и др.).
Таблица 2
Распределение клинических форм алкогольных психозов по полу (в %).
Пол. | Мужчины. | Женщины. | |||
n=175. | P±m (%). | n=36. | P±m (%). | ||
Клиническая форма. | |||||
Делирий. | 65,7±3,3. | 66,7±3,3. | |||
Галлюциноз. | 21,1±2,8. | 25,0±3,0. | |||
Параноид. | 5,2±1,5 (p<0,05). | 2,8±1,0. | |||
Деменция. | 2,9±1,0 (p<0,05). | 5,6±1,6. | |||
Другие АП. | 5,1±1,5 (p<0,01). | ; | |||
По мнению многих авторов (Агарков А.П., Миневич В. Б., 1989; Альтшулер В. Б., 2006 и др.) в последние годы участились случаи преобладания когнитивных расстройств алкогольного генеза у лиц женского пола. Причем, у одной из больных диагностировался алкогольный псевдопаралич, описанный ранее исключительно у мужчин (Качаев А.К., 1988; Николаев В. М., 2000; Великанова Л. П. с соавт., 2006).
В наше исследование вошли 9 пациентов, клиническая картина заболевания у которых не соответствовала клинике традиционно описанных АП. Всем этим больным был выставлен диагноз «алкогольное полиморфное психотическое расстройство». Во всех случаях ведущий синдром квалифицировался как сложный — галлюцинаторно-бредово-депрессивный. Психоз достаточно быстро купировался после традиционной терапии. У больных наблюдались все признаки алкогольной зависимости 2-й или 2−3 стадии заболевания. После купирования абстинентного состояния больные не обнаруживали обманов восприятия, бредовой настроенности, других признаков эндогенного процесса (аутизма, эмоционально-волевого оскудения, формальных расстройств мышления и др.), на лицо были лишь признаки алкогольной деградации личности и когнитивных расстройств.
В группу с диагнозом «другие алкогольные психотические расстройства» входили только больные мужского пола (p<0,01). Данный факт, по всей видимости, может объясняться существенным преобладанием в выборке лиц мужского пола и требует дальнейшего изучения.
Клиника корсаковского психоза, алкогольной деменции и алкогольного псевдопаралича полностью соответствовала диагностическим критериям МКБ-10.
Среди всех обследованных госпитализировались впервые 96 (45,5%), повторно — 115 (54,5%) человек. У больных, госпитализировавшихся с третьего по пятый раз включительно, существенно возрастала вероятность возникновения галлюциноза в последующую госпитализацию по сравнению с делирием (p<0,05). У больных, поступающих в психиатрическую больницу более 5 раз, последующими синдромами в одинаково равной степени могли быть галлюциноз или параноид (r=0,39), что является неблагоприятным фактором, утяжеляющим течение алкоголизма.
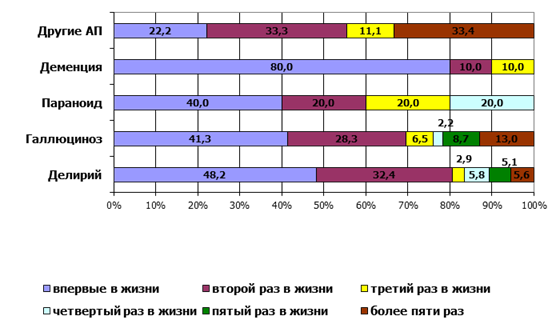
Рис. 10 Распределение больных АП по числу госпитализаций (в %)
С увеличением числа госпитализаций и доли вербального галлюциноза при предыдущих поступлениях уменьшались интервалы между поступлениями, превышающие 6 месяцев, p<0,05. У тех больных вербальным галлюцинозом, у кого по мере поступлений ведущий синдром менялся на делириозный, достоверно чаще по сравнению с другими группами больных галлюцинозом интервалы между госпитализациями превышали 1 год и более (p<0,05).
Результаты исследования показали, что 80,0% больных алкогольной деменцией госпитализировались впервые (p<0,05), тогда как среди больных делирием таковых было 48,2%, галлюцинозом — 41,3%, параноидом — 40,0%, что говорит об ухудшении санитарно-просветительной работы, несвоевременности обращения за психиатрической помощью.
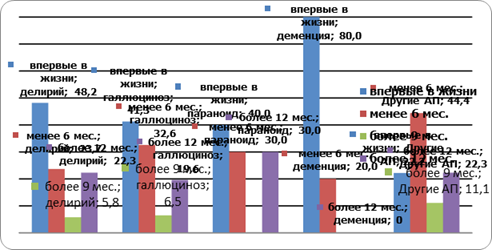
Рис. 11 Характеристика интервалов между госпитализациями у больных АП (в %)
Вероятность протрагирования АП увеличивалась у тех больных, наследственность которых была отягощена алкоголизмом (r=0,51) и чем больше было поступлений, тем более увеличивалась тенденция к затяжному течению АП (r=0,44).
Характеризуя социальные последствия у больных АП, следует отметить, что наиболее часто встречалось такое их сочетание, как нарушения семейных взаимоотношений, профессиональные нарушения, административные нарушения и экономические проблемы. При этом достоверно чаще данные признаки были при деменции (80,0%), чем в других группах, p<0,05. Уголовные правонарушения достоверно чаще наблюдались при параноидах (p<0,05), чем в других группах. Как известно, алкогольный бред ревности является наиболее опасным состоянием среди алкогольных психотических расстройств в плане агрессивных тенденций.
Совокупность нарушения семейных взаимоотношений, профессиональных нарушений, административных нарушений и экономических проблем достоверно чаще увеличивалось по мере числа госпитализаций или в тех случаях, когда предыдущим синдромом был вербальный галлюциноз или деменция, p<0,05. К этим же признакам присоединялись уголовные правонарушения в том случае, если ведущими синдромами при предыдущих госпитализациях были параноид или деменция, p<0,05.
У всех больных АП имелись сопутствующие соматоневрологические заболевания, причем, тяжесть и необратимость этих нарушений коррелировали с длительностью заболевания (r=0,69), темпом прогредиентности (r=0,39), возрастом больных (r=0,35) и не зависели от формы потребления алкоголя (r=0,05). У 100% больных АП диагностировались алкогольная болезнь печени и алкогольная энцефалополинейропатия.
При делириозных расстройствах и деменции спектр сопутствующих соматоневрологических расстройств был выше, чем при галлюцинозе и параноиде, хотя статистических различий не наблюдалось (p>0,05). А это еще раз свидетельствует о том, что при алкогольном абстинентном состоянии с делирием поражается большинство жизненноважных органов и систем и страдает обмен веществ в целом.
Проведенное исследование позволило разработать общие принципы дифференцированной терапии больным АП с учетом ведущего синдрома, типа течения, пола, возраста, особенностей преморбида, соматической и неврологической патологии у данного контингента больных.
В традиционной терапии больным алкогольным делирием назначалась инфузионная терапия, где предпочтение отдавалось кристаллоидным растворам. Кроме того, назначались витамины группы В (в первую очередь тиамин, пиридоксин), а также бензодиазепиновые транквилизаторы (релиум, феназепам). Раствор глюкозы, рекомендуемый в качестве инфузионного раствора в наркологической практике, вводился крайне редко, т.к. известна его способность усиливать дефицит тиамина и тканевое обезвоживание. Назначение других препаратов проводилось лишь с симптоматической целью, чтобы избежать необоснованной полипрагмазии.
Доказана клиническая эффективность препарата Гепа-мерц (L-орнитин-L-аспартат), который в составе комплексной терапии алкогольного абстинентного состояния с делирием оказывал существенное влияние на редукцию таких расстройств, как нарушения аллоориентировки (p<0,005), тревогу (p<0,01), пониженное настроение (p<0,02), астению (p<0,05), нарушения сна (p<0,01). Степень выраженности терапевтического эффекта наблюдалась уже с первых суток лечения (p<0,05). Побочные действия на фоне приема данного препарата отсутствовали.
Лечение больных алкогольными галлюцинозами требовало несколько иной тактики. В частности, инфузионная терапия назначалась в меньшем объеме. Помимо традиционной дезинтоксикационной терапии больным острым алкогольным галлюцинозом назначались производные бутерофенона (галоперидол).
Кроме того, доказана клиническая эффективность препарата Рисперидон в лечении острого алкогольного галлюциноза, оказывающего более быстрое воздействие по сравнению с галоперидолом в составе комплексной терапии на обманы восприятия (p<0,05), бред (p<0,05), тревогу (p<0,05), нарушения сна (p<0,05). Степень выраженности терапевтического эффекта наблюдалась уже со вторых суток лечения (p<0,02). Побочные действия на фоне приема данного препарата были выражены значительно в меньшей степени по сравнению с традиционными нейролептиками.
Эффективной терапевтической тактикой у больных с затяжными АП (бредом ревности) являлось назначение клопиксол-акуфаза, что, по нашему мнению, позволяло дезактуализировать бред, способствовало редукции тоскливо-злобного аффекта у данной категории больных. Проявления нейролептического синдрома на фоне приема данного препарата были выражены значительно в меньшей степени по сравнению с традиционными антипсихотическими средствами.
В работе описаны случаи значительного восстановления когнитивных функций у больных корсаковским психозом при назначении высоких доз акатинола (мемантина сульфата). У больных появлялась частичная критика к своему состоянию, значительно уменьшились явления фиксационной амнезии, исчезали конфабуляции и псевдореминесценции, препарат подавлял патологическое влечение к алкоголю.
Лечение АП у лиц женского пола отличалось от такового у больных мужского пола. Так, в частности, объем инфузионной терапии у женщин был меньше, чем у мужчин; чрезмерная детоксикация нередко утяжеляла состояние больных. Учитывался и тот факт, что у больных женского пола истинные запои встречались более чем в 4 раза чаще, чем у лиц мужского пола, что, служило необходимостью сразу после выхода из острого психоза назначения больным нормотимиков — финлепсина, карбоната лития, конвулекса. Прием данных препаратов рекомендовался не менее 2 месяцев. Такая терапия способствовала предупреждению аутохтонных колебаний настроения, увеличению длительности и улучшению качества ремиссий, что отмечено в работах В. Б. Альтшулера (2000, 2006), Б. Д. Цыганкова (2005), А. Г. Гофмана (2003, 2006).
Наличие пожилого возраста у больных вызывало необходимость добавить к лечению панангин, пентоксифиллин, рибоксин, милдронат, т.к. у всех этих больных терапевтом была диагностирована алкогольная кардиопатия.
Учитывая то, что преморбид больных нередко был отягощен психопатическими чертами, после купирования психоза таким больным назначались корректоры поведения (неулептил, сонапакс), а также рисперидон в небольших дозировках. Последний препарат применялся не только с целью коррекции психопатоподобного поведения, но и потенцировал действие снотворных и седативных средств, назначаемых для купирования синдрома отмены от алкоголя (Иванец Н.Н., Винникова М. А., 2003).
Лечение больных алкогольным полиморфным психотическим расстройством ничем не отличалась от традиционной терапии острых АП.
Дифференцированные схемы терапии снизили смертность больных АП на 1000 населения с 13,1±0,8‰ за период 2001;2003 гг. до 10,0±0,8‰ в 2004;2006 гг. и способствовали более быстрой редукции психопатологической симптоматики (r=0,32).
Эффективность профилактических мероприятий может быть некоторым образом оценена по частоте повторных госпитализаций, которые колеблются за период 1995;2007 гг. от 118,9 до 160,2 ‰. Выявлена отрицательная корреляция (r=-0,33) между средней длительностью пребывания на койке и частотой повторных госпитализаций, т. е. чем меньше времени больной находится на стационарном лечении, тем чаще у него бывают повторные госпитализации. Это вызвало необходимость увеличения количества койко-дней дней, как это регламентировали медико-экономические стандарты с 7 до 15 суток при острых АП и до 3 месяцев при затяжных АП, что в итоге и было утверждено приказом главного врача ГУЗ и СПЭ «РКПБ» МЗСР УР.
Большой удельный вес в возможности предотвращения рецидивов алкоголизма и, как следствие, АП должна занимать рациональная психотерапия. Однако, в связи с явлениями алкогольной деградации у многих больных и выраженной алкогольной анозогнозией, это представляло собой значительную трудность.